chapitre 1: fonction reproductrice chez l'homme
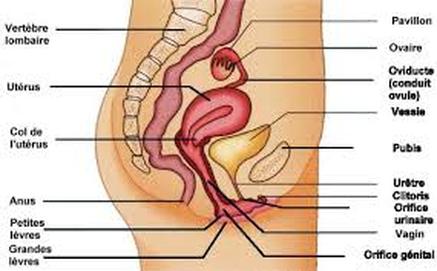
L'ORGANIZATION DE L'APPAREIL REPRODUCTEUR DE L'HOMME
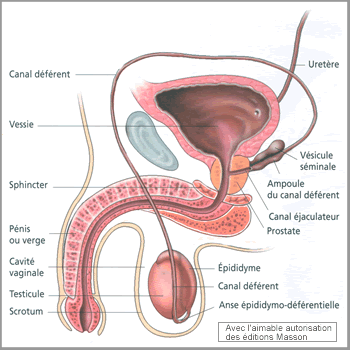
- les glandes génitales(gonades): ce sont les deux testicules,logés chacun dans une bourse appelée scrotum et qui produisent les cellules sexuelles males ou spermatozoides et l'hormone sexuelle (testostérone)
- les glandes annexes: ce sont les vésicules séminales,la prostate et les glandes de cowper qui sécrétent le liquide séminal qui sert à la nutrition et au transport des spermatozoïdes
- les voies génitales: ce sont qui assurent le transport et l'émission de sperme commencant par les deux épididymes.chaque épididyme se prolonge par un canal fin appelé canal déférent.les deux canaux convergent vers un canal mixte uro-génital appelé urétre logé dans la verge ou pénis(organe de coupulation)
LES TESTICULES
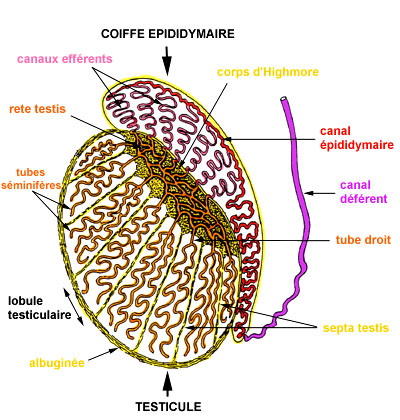
.Les testicules sont les gonades mâles, ils présentent une position extra-abdominale et assurent deux fonctions: Une fonction exocrine (la spermatogenèse) et une fonction endocrine (la sécrétion d'une hormone sexuelle, la testostérone) Les testicules sont considérés comme une glande mixte.
STRUCTURE
L’observation microscopique d’une coupe au niveau du testicule montre des tubes séminifères séparés par un tissu interstitiel
LES FONCTIONS TESTICULAIRES
La spermatogenèse = La formation des gamètes mâles (les spermatozoïdes) C'est un processus qui se déroule d'une façon continue et centripête dans la paroi des tubes séminifères depuis l'âge de la puberté.La spermatogenèse se déroule en quatre phases successives: La multiplication, l'accroissement, la maturation et la différenciation(spermiogenèse)
2- La Fonction Endocrine: Hormonogenèse
Elle consiste à la sécrétion d'une hormone sexuelle masculinisante: la Testostérone par les cellules de Leydig (Cellules interstitielles) localisées entre les tubes séminifères. La testostérone est une hormone stéroïde sécrétée depuis la vie foetale, son taux est négligable pendant l'enfance mais sa sécrétion augmente considérablement à partir de la puberté pour assurer l'apprition et le maintien des caractères sexuels secondaires
2- La Fonction Endocrine: Hormonogenèse
Elle consiste à la sécrétion d'une hormone sexuelle masculinisante: la Testostérone par les cellules de Leydig (Cellules interstitielles) localisées entre les tubes séminifères. La testostérone est une hormone stéroïde sécrétée depuis la vie foetale, son taux est négligable pendant l'enfance mais sa sécrétion augmente considérablement à partir de la puberté pour assurer l'apprition et le maintien des caractères sexuels secondaires
LA REGULATION DE L'ACTIVITE TESTICULAIRE
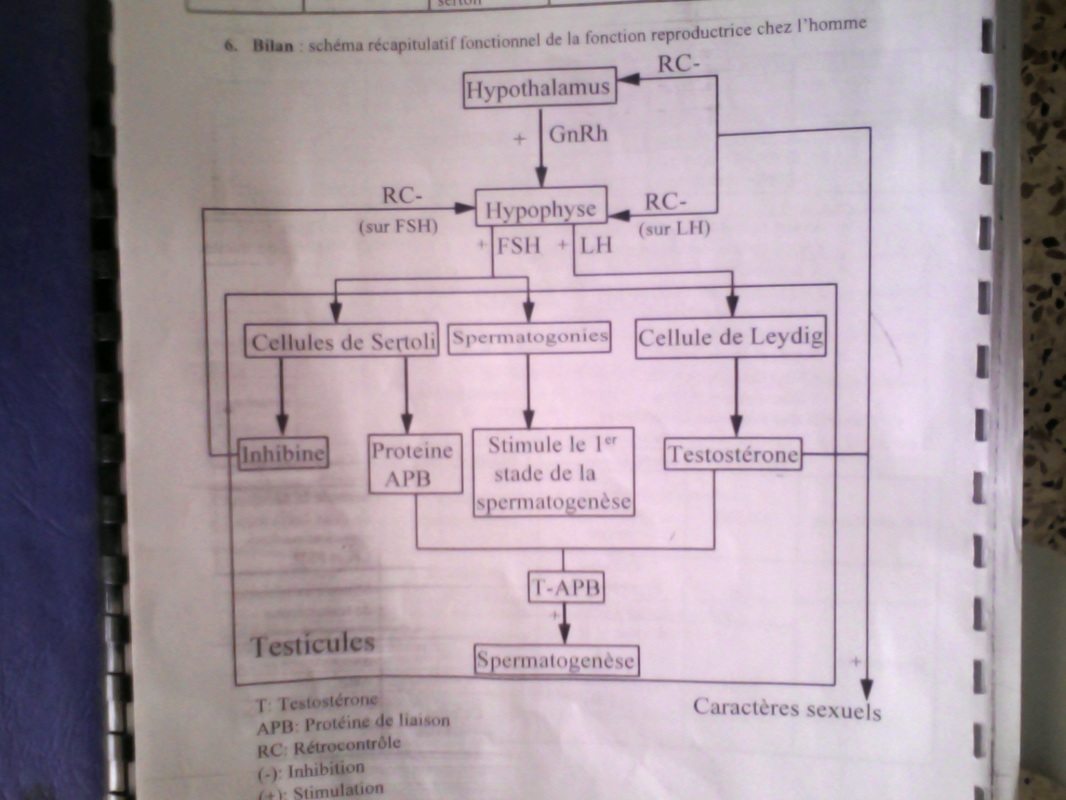
L'activité testiculaire est contrôlée par le complexe hypothalamo-hypophysaire (CHH)
→ L'hypothalamus contrôle l'hypophyse antérieure par une voie sanguine à l'aide d'une neurohormone :
la GnRH qui active la sécrétion des gonadostimulines (FSH et LH) en agissant à travers le système porte
hypothalamo- hypophysaire localisé au niveau de la tige pituitaire.
→ L'hypophyse antérieure contrôle les testicules par une voie sanguine à l'aide des hormones hypophysaires:
les gonadostimulines ou les gonadotrophines: la FSH et la LH (ICSH)
♦ La FSH agit sur les tubes séminifères (les cellules germinales et lles cellules de sertoli) pour assurer
◊ Le développement des tubes séminifères
◊ Activer la sécrétion d'une hormone: l'inhibine et d'une protéine de liaison: ABP
par les cellules de sertoli
◊ Déclencher la spermatogenèse sans l'achever.
♦ La LH agit sur les cellules de Leydig pour activer la sécrétion de la testostérone.
→ La testostérone contrôle les caractères sexuels et se lie avec l'ABP pour achever et compléter la spermatogenèse
→ Les testicules exercent un rétrocontrôle négatif (RC -) sur le CHH
♦ La testostérone exerce un RC(-) sur le CHH
♦ L'inhibine exerce un RC(-) sur la sécrétion de la FSH
chapitre 2:fonction reproductrice chez la femme
L’homme produit en permanence des spermatozoïdes alors que la femme ne produit qu’un seul gamète par cycle. L’appareil génital féminin présente une activité cyclique ; c’est le cycle menstruel (menstrues =règles). Les règles marquent le début d’un nouveau cycle. Chez la femme la production de gamètes, implique deux processus intimement liés l’ovogénèse et la folliculogénèse.
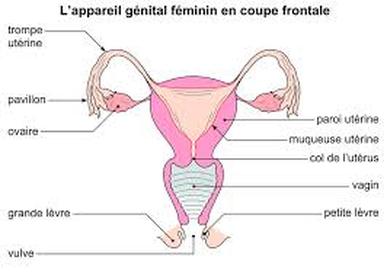
L'organisation de l'appareil reproducteur de la femme
Ensemble des transformations que subit un follicule primordial pour donner un follicule mûr: c'est une évolution folliculaire depuis le stade primordial jusqu'à le stade mûr. La folliculogenèse est un processus qui débute à la 20ème semaine du développement embryonnaire des fœtus féminins, et se poursuit jusqu'à la ménopause. Dès la vie fœtale il existe une dégénérescence de la réserve folliculaire appelé atrésie folliculaire
• stock de 7 millions de follicules : à 5 mois de vie fœtale.
• 1-2 millions à la naissance
• 400 000 au début de la puberté
• entre 300 et 400 sont potentiellement utiles de la puberté à la ménopause.
• stock de 7 millions de follicules : à 5 mois de vie fœtale.
• 1-2 millions à la naissance
• 400 000 au début de la puberté
• entre 300 et 400 sont potentiellement utiles de la puberté à la ménopause.
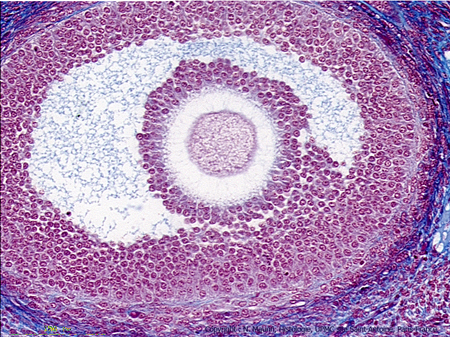
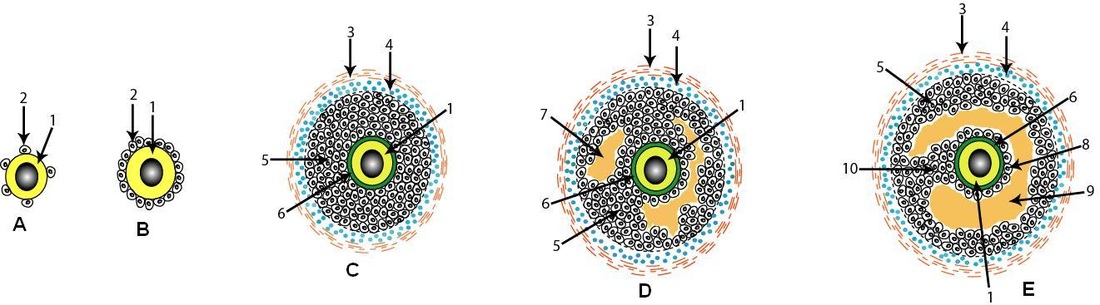
A: Follicule primordial, B: Follicule primaire, C: Follicule secondaire, D: Follicule tertiaire ou cavitaire, E: Follicule mûr ou de De Graaf
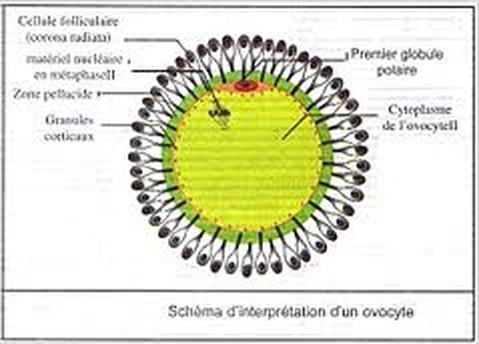
1: Ovocyte I bloqué en prophase I, 2: Cellule folliculaire, 3: Thèque externe, 4: Thèque interne, 5: Granulosa, 6: Zone pellucide, 7: Cavité folliculaire, 8: Corona radiata, 9: Antrum, 10: Cumulus oophorus.
1: Ovocyte I bloqué en prophase I, 2: Cellule folliculaire, 3: Thèque externe, 4: Thèque interne, 5: Granulosa, 6: Zone pellucide, 7: Cavité folliculaire, 8: Corona radiata, 9: Antrum, 10: Cumulus oophorus.
Le gamète femelle
L'ovogenèse est un processus de formation et de développement des cellules sexuelles dans l’ovaire.
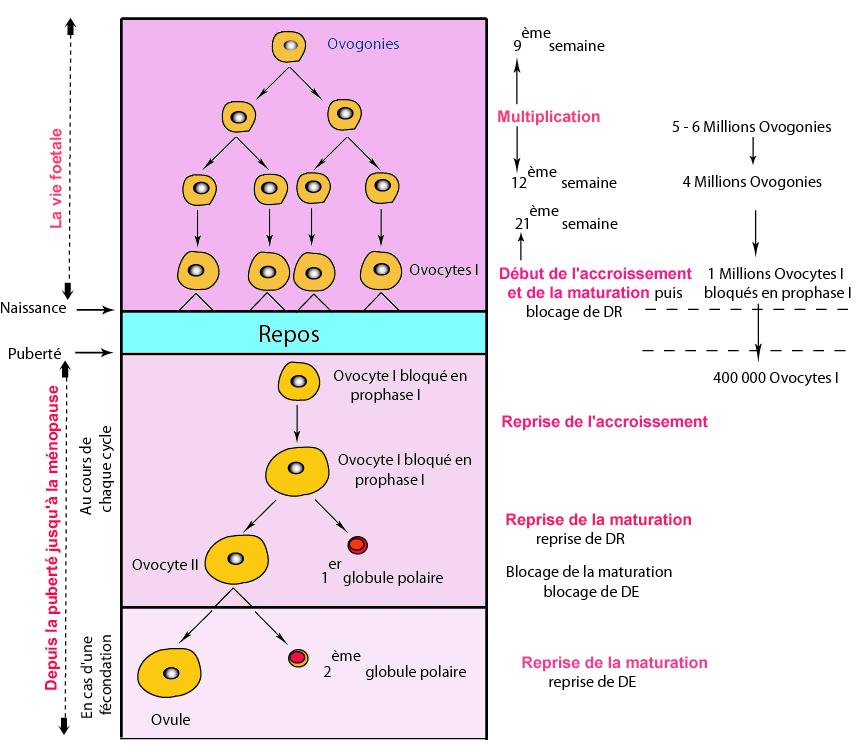
Les ovogonies commencent le début de la phase d'accroissement pour donner des ovocytes I diploïdes. Les ovocytes I subissent le début de la phase de maturation, mais la division réductionnelle se bloque en prophase I. A la naissance, les deux ovaires referment ≈ 1 millions d'ovocytes I bloqués en prophase I
- Pendant la vie foetale: Les cellules germinales souches de l’ovaire ou ovogonies semultiplient par mitoses successives por donner ≈ 6 à 7 millions d'ovogonies diploïdes mais beaucoup d’entre elles dégénèrent.
Les ovogonies commencent le début de la phase d'accroissement pour donner des ovocytes I diploïdes. Les ovocytes I subissent le début de la phase de maturation, mais la division réductionnelle se bloque en prophase I. A la naissance, les deux ovaires referment ≈ 1 millions d'ovocytes I bloqués en prophase I
- Pendant l'enfance: L'ovogenèse est bloquée (Repos), mais les ovocytes I continuent à dégénérer pour atteindre 400 000 au début de la puberté.
- Depuis la puberté jusqu'à la ménopause et au cours de chaque cycle: Les ovocytes I reprennent leur phase d'accroissement, caractérisée par la synthèse de matière de réserve, vers le 13ème jour du cycle, un seul ovocyte I complète sa division réductionnelle (reprise de la maturation) pour donner deux cellules haploïdes à n chromosomes dupliqués: un ovocyte II et un 1er globule polaire. L'ovocyte II subit la division équationnelle mais cette division se bloque en métaphase II. A ce stade l'ovocyte II quitte l'ovaire, c'est l'ovulation. L'ovocyte II rejoint l’ampoule de la trompe.
- En cas d'une fécondation: La pénétration d'un spermatozoïde dans l'ovocyte II déclenche la reprise de la division équationnelle (fin de la maturation) qui se termine pour donner deux cellules haploïdes à n chromosomes simples: un ovule (ovotide) et un 2ème globule polaire.
- Remarques:En absence d'une fécondation, l'ovocyte ne termine pas la méiose et il est évacué avec les menstruations.Les globules polaires prisonniers dans l'espace péri-ovocytaire autour de l’ovocyte II dégénèrent par la suite, lors du développement précoce de l’embryon.
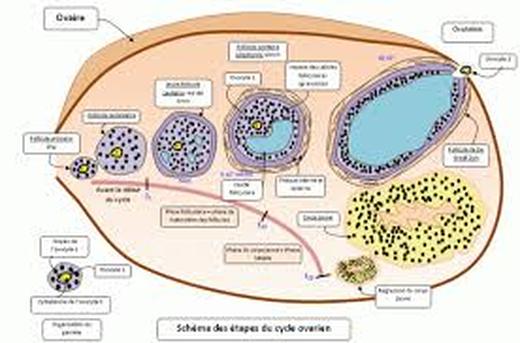
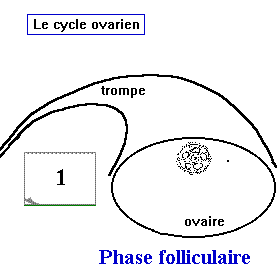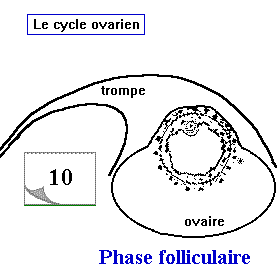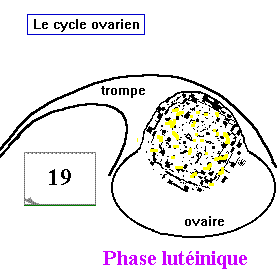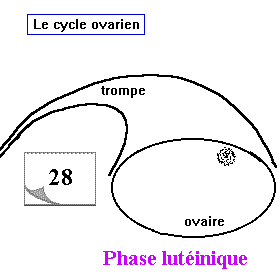
le cycle ovarien
Le cycle ovarien comprend trois phases: Une phse folliculaire ou pré-ovulatoire, une phase ovulatoire et une phase lutéale ou post-ovulatoire
- Une phase folliculaire d'une durée variable, caractérisée par la croissance des follicules tertiaires et la maturation d'un seul follicule qui atteind la maturité vers le 13ème jour du cycle pour donner un follicule mûr ou un follicule dominant, les autres follicules tertiaires dégénérent au cours de leur évolution par atrésie folliculaire.
- Une phase ovulatoire: Vers le 13ème jour du cycle, le cumulus oophorus est rompu, l'ovocyte I reprend sa division réductionnelle qui se termine pour donner deux cellules inégales et haploïdes à n chromosomes dupliqués: un ovocyte II et un 1er globule polaire. L'ovocyte II commence sa division équationnelle mais elle se bloque en métaphase II, la paroi de l'ovaire s'amincit, le follicule mûr est rompu pour expulser l'ovocyte II bloqué en métaphase II entouré par la zone pellucide et la corona radiata, vers le 14 ème jour du cycle: jour de l'ovulation
- Une phase lutéale ou lutéinique: d'une durée constante égale toujours à 14 jours, elle est caractérisée par la formation, le développement puis la régression du corps jaune: La partie restante du follicule mûr rompu se transforme en un corps jaune: les cellules thécales et les cellules de la granulose se chargent d'un pigment jaune appelé lalutéine. Le corps jaune se développe rapidement pendant 7 jours et atteind le maximum de son développement vers le 21 ème jours du cycle puis il commence à régresser pour dégénérer à la fin du cycle (former le corps blanc).
- Une phase folliculaire d'une durée variable, caractérisée par la croissance des follicules tertiaires et la maturation d'un seul follicule qui atteind la maturité vers le 13ème jour du cycle pour donner un follicule mûr ou un follicule dominant, les autres follicules tertiaires dégénérent au cours de leur évolution par atrésie folliculaire.
- Une phase ovulatoire: Vers le 13ème jour du cycle, le cumulus oophorus est rompu, l'ovocyte I reprend sa division réductionnelle qui se termine pour donner deux cellules inégales et haploïdes à n chromosomes dupliqués: un ovocyte II et un 1er globule polaire. L'ovocyte II commence sa division équationnelle mais elle se bloque en métaphase II, la paroi de l'ovaire s'amincit, le follicule mûr est rompu pour expulser l'ovocyte II bloqué en métaphase II entouré par la zone pellucide et la corona radiata, vers le 14 ème jour du cycle: jour de l'ovulation
- Une phase lutéale ou lutéinique: d'une durée constante égale toujours à 14 jours, elle est caractérisée par la formation, le développement puis la régression du corps jaune: La partie restante du follicule mûr rompu se transforme en un corps jaune: les cellules thécales et les cellules de la granulose se chargent d'un pigment jaune appelé lalutéine. Le corps jaune se développe rapidement pendant 7 jours et atteind le maximum de son développement vers le 21 ème jours du cycle puis il commence à régresser pour dégénérer à la fin du cycle (former le corps blanc).
le cycle utérin
1- Le cycle de l'endomètre
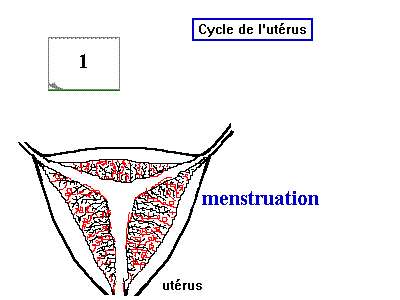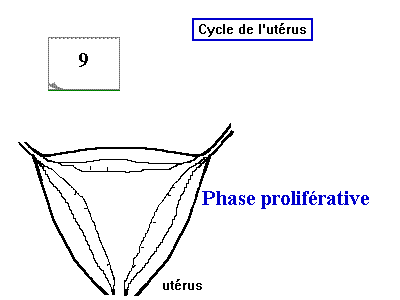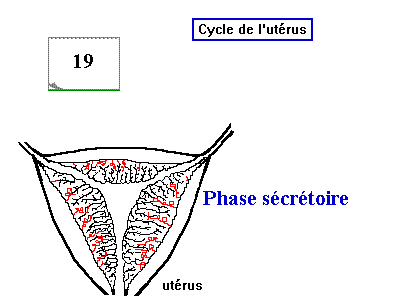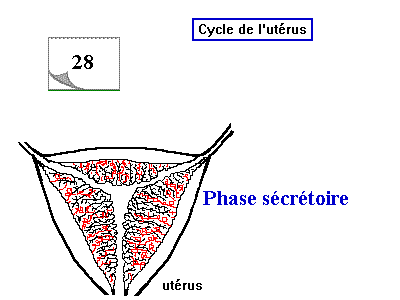
Il comporte trois phases: La phase de prolifération, la phase sécrétoire et la phase menstruelle.
- La phase de prolifération: (Du 5 ème jour jusqu'à le 14 ème jour) Elle est caractérisée par l'épaississement de l'endomètre grâce à la multiplication de cellules souches basales, l'épaisseur de l'endomètre passe de 1 mm à 3 mm vers le 14 ème jour du cycle. Au cours de cette phase, les glandes en tubes droits se forment et les capillaire sanguins apparaîssent.
- La phase sécrétoire: (du 14 ème jour jusqu'à le 28 ème jour) Elle est caractérisée par l'épaississement maximal de l'endomètre, la formation de la dentelle utérine et la sécrétion d'un mucus riche en glycogène. L'épaisseur de l'endomètre atteind une valeur maximale de 5 à 7 mm vers le 21 ème jour du cycle, les glandes deviennent plus profondes, rammifiées et contournées donnant à l'endomètre un aspect de la dentelle et le capillaire se spiralisent, Les glandes contournées sécrétent un mucus riche en glycogène.
- La phase menstruelle: (du 1er jour jusqu'à le 5 ème jour) Elle est caractérisée par la destruction partielle de l'endomètre (4/5) la section des capillaires sanguins provoque un écoulement du sang, Les cellules de l'endomètre non irriguées sont éliminées progressivement pour rétablir l'épaisseur initiale de 1 mm vers le 5 ème jour du cycle
Il comporte trois phases: La phase de prolifération, la phase sécrétoire et la phase menstruelle.
- La phase de prolifération: (Du 5 ème jour jusqu'à le 14 ème jour) Elle est caractérisée par l'épaississement de l'endomètre grâce à la multiplication de cellules souches basales, l'épaisseur de l'endomètre passe de 1 mm à 3 mm vers le 14 ème jour du cycle. Au cours de cette phase, les glandes en tubes droits se forment et les capillaire sanguins apparaîssent.
- La phase sécrétoire: (du 14 ème jour jusqu'à le 28 ème jour) Elle est caractérisée par l'épaississement maximal de l'endomètre, la formation de la dentelle utérine et la sécrétion d'un mucus riche en glycogène. L'épaisseur de l'endomètre atteind une valeur maximale de 5 à 7 mm vers le 21 ème jour du cycle, les glandes deviennent plus profondes, rammifiées et contournées donnant à l'endomètre un aspect de la dentelle et le capillaire se spiralisent, Les glandes contournées sécrétent un mucus riche en glycogène.
- La phase menstruelle: (du 1er jour jusqu'à le 5 ème jour) Elle est caractérisée par la destruction partielle de l'endomètre (4/5) la section des capillaires sanguins provoque un écoulement du sang, Les cellules de l'endomètre non irriguées sont éliminées progressivement pour rétablir l'épaisseur initiale de 1 mm vers le 5 ème jour du cycle
synchronisation entre le cycle ovarien et le cycle utérin
2-cycle de myométre
- Pendant la phase pré-ovulatoire: le myomètre se contracte d'une façon rythmique
- Pendant la phase post-ovulatoire: le myomètre cesse de se contracter et entre dans un silence utérin pour favoriser une éventuelle nidation.
- Pendant la phase post-ovulatoire: le myomètre cesse de se contracter et entre dans un silence utérin pour favoriser une éventuelle nidation.
le cycle thermique
- Pendant la phase pré-ovulatoire: la température corporelle est inférieure à 37°C (36,5°C)
- Pendant la phase post-ovulatoire: la température corporelle est supérieure à 37°C (37,5°C) la température corporelle augmente au momment de l'ovulation, donc l'augmentation de la température corporelle est un indice de l'ovulation
- Pendant la phase post-ovulatoire: la température corporelle est supérieure à 37°C (37,5°C) la température corporelle augmente au momment de l'ovulation, donc l'augmentation de la température corporelle est un indice de l'ovulation
Le cycle de la glaire cervicale
Le col de l’utérus contrôle le passage des spermatozoïdes du fond du vagin jusqu’à la cavité utérine. Des glandes endocervicales du col de l’utérus sécrètent un mucus cervical ou glaire cervicale dans la cavité du col utérin. Ce mucus est constitué d’un liquide emprisonné dans les mailles d’un réseau de filaments protéiques.
- Pendant la période ovulatoire uniquement: sous l’action du pic d’œstradiol, la dimension des mailles de la glaire devient supérieure au diamètre de la tête des spermatozoïdes et son pH est neutre. Ceci permet le passage et la survie des spermatozoïdes. la glaire cervicale présente une structure à mailles lâches, elle est filante, de faible densité, perméable aux spermatozoïdes et favorable à la fécondation
- En dehors de la période ovulatoire:la glaire cervicale présente une structure à mailles serrés, elle est non filante, de pH acide. visqueuse, imperméable aux spermatozoïdes et défavorable à la fécondation.
- Pendant la période ovulatoire uniquement: sous l’action du pic d’œstradiol, la dimension des mailles de la glaire devient supérieure au diamètre de la tête des spermatozoïdes et son pH est neutre. Ceci permet le passage et la survie des spermatozoïdes. la glaire cervicale présente une structure à mailles lâches, elle est filante, de faible densité, perméable aux spermatozoïdes et favorable à la fécondation
- En dehors de la période ovulatoire:la glaire cervicale présente une structure à mailles serrés, elle est non filante, de pH acide. visqueuse, imperméable aux spermatozoïdes et défavorable à la fécondation.
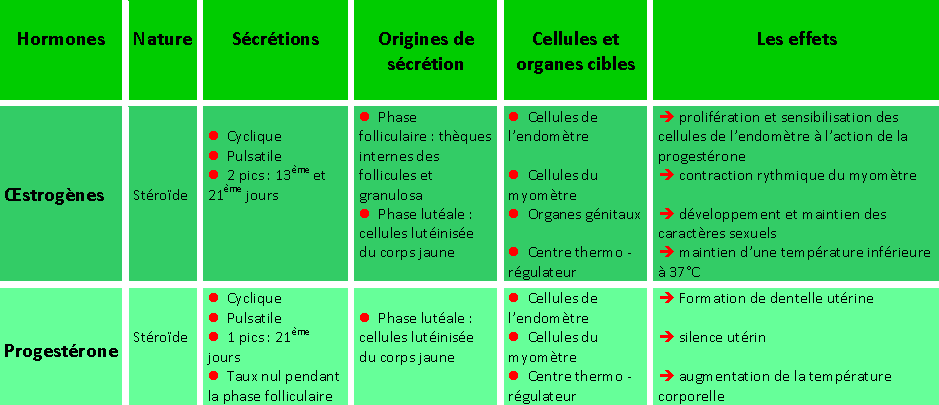
Le cycle des hormones ovariennes
Le cycle des hormones hypophysaires
La régulation du cycle sexuel
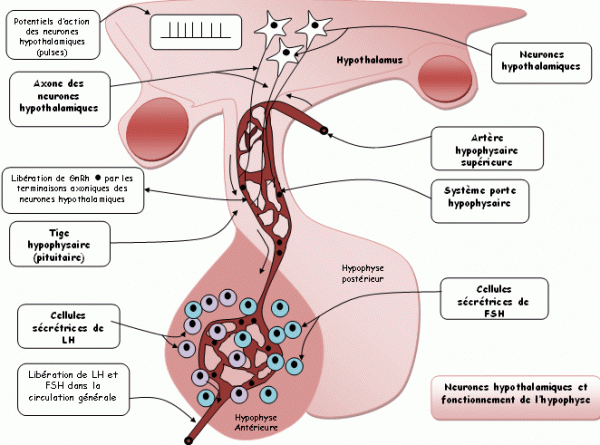
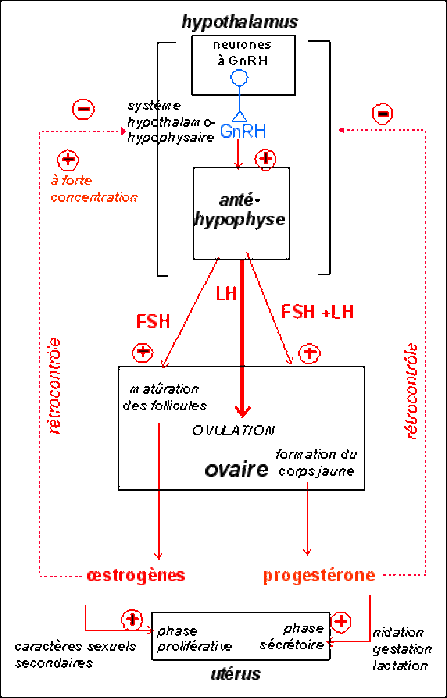
L’hypophyse est une glande endocrine, reliée à une région ventrale de l’encéphale,l’hypothalamus, par l’intermédiaire de la tige hypophysaire (ou tige pituitaire). L’ensemble forme le complexe hypothalamo-hypophysaire: (CHH)
Les relations fonctionnelles entre l’hypothalamus et l’hypophyse sont assurées par les terminaisons de fibres nerveuses issues du noyau arqué de l’hypothalamus. Ces neurones hypothalamiques émettent à intervalles de temps réguliers des potentiels d’actions (≈signal électrique) qui déclenchent à l’extrémité de l’axone (≈ prolongement d’un neurone), la libérationpulsatile (toute les 60 à 890 minutes) d’une neurohormone, la GnRH : Gonado tropin ReleasingHormone. Elle est aussi appelée gonadolibérine. La GnRH est de nature protéique et elle active la sécrétion des hormones hypophysaires: les gonadostimulines ou les gonadotrophines :La FSH et la LH
Les relations fonctionnelles entre l’hypothalamus et l’hypophyse sont assurées par les terminaisons de fibres nerveuses issues du noyau arqué de l’hypothalamus. Ces neurones hypothalamiques émettent à intervalles de temps réguliers des potentiels d’actions (≈signal électrique) qui déclenchent à l’extrémité de l’axone (≈ prolongement d’un neurone), la libérationpulsatile (toute les 60 à 890 minutes) d’une neurohormone, la GnRH : Gonado tropin ReleasingHormone. Elle est aussi appelée gonadolibérine. La GnRH est de nature protéique et elle active la sécrétion des hormones hypophysaires: les gonadostimulines ou les gonadotrophines :La FSH et la LH
|
DU 1er jour jusqu'à le 12 ème jour
Au débu de chaque cyle le taux de la FSH élevé assure la croissance et la maturation folliculaire et active la sécrétion des oestrogènes en faible dose, les oestrogènes sécrétés par les follicules en évolution exerce un rétrocontrôle négatif sur le complexe H-H d'ou une diminution de la sécrétion de FSH provoquant l'atrésie folliculaire et la maturation d'un seul follicule dominant vers le 13 ème jour du cycle. Pendant cette période, la faible dose d'oestrogènes agit sur - L'endomètre: assurer la prolifération et sensibiliser les cellules de l'endomètre à l'action de la progestérone (synthèse des récepteurs spécifiques à la progestérone) - Le myomètre: assurer la contraction du myomètre - La glaire cervicale: donner une glaire non filante, dense et imperméable - Le centre thermo-régulateur: maintenir une température inférieure à 37°C 13 ème - 14 ème jour Le follicule mûr augmente considérablement et brusquement sa sécrétion en oestrogènes pour donner un pic de sécrétion: La forte dose d'oestrogènes exerce un rétrocontrôle positif su le complexe H-H d'ou le pic de la LH et la décharge de la FSH qui déclenchent l'ovulation vers le 14 ème jour du cycle en agissant sur le follicule mûr. Le pic d'oestrogènes agit sur la glaire cervicale pour donner une glaire filante, à mailles lâches et perméable aux spermatozoïdes. Du 14 ème jusaqu'à le 28 ème jour La LH agit sur le corps jaune, assure sa croissance et active la sécrétion des oestrogènes et de la progestérone. ces hormones ovariennes exercent un rétrocontrôle négatif sur le complexe H-H d'ou les taux faibles des gonadostimulines pendant la phase lutéale. La progestérone agit sur: - L'endomètre: assurer la formation de la dentelle utérine - Le myomètre: arrêter la contraction et donner le silence utérin - La glaire cervicale donner une glaire non filante, dense et imperméable - Le centre thermo-régulateur: augmenter la température corporelle à 37,5°C A partir du 21 ème jour du cycle: le corps jaune commence à régresser d'ou la chute des hormones ovariennes responsable de la menstruation, A la fin du cycle, le corps jaune dégénére et la taux de la progestérone s'annule d'ou la levée du rétrocontrôle négatif exercé sur le complexe H-H provoquant une augmentation du taux de la FSH responsable du recrutement folliculaire. |